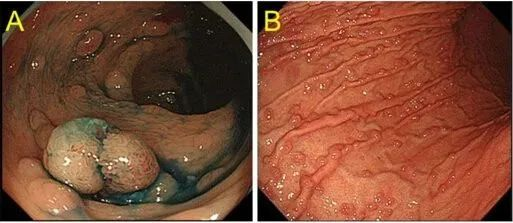
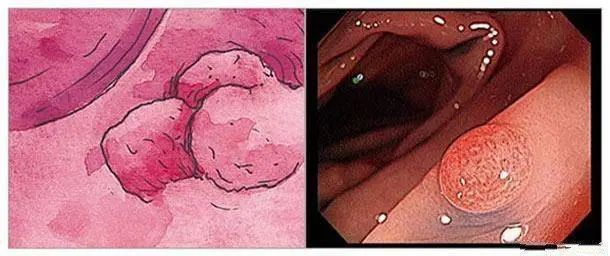
这种息肉,数量可超过100个,如果不治疗,终将发生癌变,癌变几率可达100%! 病例 来自广州的12岁女孩小花(化名)身体开始出现异常,不仅面色萎黄还总是感到疲劳及间断血便等不良症状。 觉察到孩子有异样后,父母带着小花去医院进行检查,在查血常规时发现小花的血色素远低于正常值,只有84g/L。除此之外,胃肠镜及CT检查发现小花的结肠壁布满息肉样隆起。 a和b为小花的腹部CT表现(箭头所示为结肠多发息肉) 医生查看检查结果后,详细询问家族史,考虑为家族性腺瘤性息肉病所致的便血及贫血。 幸运的是,病理结果显示,小花的肠道息肉病理为管状腺瘤,尚未发生恶变。经保肛手术后,恢复正常生活。 小花所患的家族性腺瘤性息肉病是极度危险的,另外还有几种息肉与结直肠癌有很大的关联。小编就一一介绍一下。 家族性腺瘤性息肉病是一种常染色体显性遗传病,表现为大肠内不断的生长腺瘤,数量可超过100个,如果不治疗,终将发生癌变,癌变几率可达100%。可以分为:经典型家族性腺瘤性息肉病(CFAP)、衰减型家族性腺瘤性息肉病(AFAP)和MAP。 临床上最常见的是FAP,包括CFAP和AFAP,是FAP基因突变引起的常染色体显性遗传病,约占所有结直肠癌的1%。 CFAP:以遍布整个结直肠、数目>100个的腺瘤性息肉和微腺瘤为临床表现的常染色体显性遗传综合征。患者十几岁时开始出现腺瘤,如不治疗,至50岁时100%的患者会转变为结直肠癌 。 AFAP:具有10-99个同时性结直肠腺瘤,并有常染色体显性遗传特征的患者被定义为AFAP。与CFAP相比,AFAP患者有腺瘤数目少、发病年龄晚、更多地分布于近端结肠的特点。 MAP:由MUTYH 双等位基因突变引起,同时APC基因突变检测阴性。MAP临床表现多样,肠道表型有典型的多发性腺瘤样息肉(其息肉类型也可以是增生性或无蒂锯齿状息肉)或无伴发肠道息肉的结直肠癌。 Gardner综合征:最早由Gardner和Richards报告的结肠息肉病三联征,即结肠多发息肉、多发骨瘤和皮肤软组织肿瘤。 Turcot综合征:是一种少见的常染色体遗传综合征,表现为伴有原发中枢神经系统肿瘤的结直肠腺瘤性息肉病。 FAP患者胃肠道内多发的息肉性病变 一般被认知为会逐渐长大并转为肠癌的息肉,其实风险真正高的是进行性腺瘤(晚期腺瘤)。 根据世界卫生组织的分类,指的是有较高风险转变为癌症的腺瘤 ,也就是那些1公分以上,病理化验后有绒毛成分,高度细胞异型变化(高级别不典型增生)的腺瘤。一般而言,随着年龄愈大有这类息肉的风险就越大。 这种息肉非常常见,但是癌变的风险非常低,常见于直肠或乙状结肠的成群微小息肉。 50岁以上成人几乎将近一半的人会有这种息肉,愈年长愈多,抽烟者也会比较多。因为这种息肉风险极低,临床上不会去切除或摘除,很多人被医师告知不需要处理的息肉,就属于这类。 如果在检查中发现这种病灶,切勿恐慌,也不需要常常为此追踪。 有一类与增生性息肉十分类似,但是具有癌变可能性的息肉叫做「锯齿状腺瘤」,就必须予以切除。 这类息肉有时候看起来红红的很吓人,常被误以为是已经癌变的腺瘤性息肉,其实它不太会进展为癌,但是由于血管丰富,偶尔会发生出血,所以有时候医师还是会把它切掉。 这种息肉常见于50岁以下,尚未到肠癌筛检年龄的年轻族群。 05、青年性(幼年性)息肉 这种息肉多半发生在较年轻的族群,鲜少会癌变,但是跟发炎性息肉一样,有时候也会出血,所以医师也会把它切掉。 并非所有息肉都是必须切除的。一般而言,腺瘤性息肉是一定要切除的,至于其他息肉是否要切除,就看医师的诊断能力与临场判断。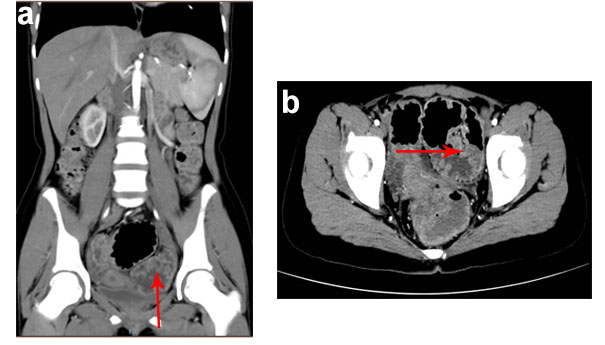




微信小程序
微信扫一扫体验

微信公众账号
微信扫一扫加关注
评论 返回
顶部

